CHAPITRE 18: Item 86 Pathologie des paupières et des voies lacrymales
Pr P.-Y. Robert, CHU de Limoges
Situations cliniques de départ
Les pathologies des paupières peuvent être évoquées devant les situations cliniques suivantes.
 111 – Rosacée : il existe des formes oculaires de la rosacée.
111 – Rosacée : il existe des formes oculaires de la rosacée.
 127 – Paralysie faciale : la prévention des complications cornéennes est essentielle.
127 – Paralysie faciale : la prévention des complications cornéennes est essentielle.
 139 – Anomalies palpébrales : il existe différents types d’anomalies palpébrales. La plupart sont liées à l’âge, mais elles peuvent également être secondaires à des événements tels qu’un traumatisme, une maladie sous-jacente (neurologique, métabolique), une chirurgie/radiothérapie de la face.
139 – Anomalies palpébrales : il existe différents types d’anomalies palpébrales. La plupart sont liées à l’âge, mais elles peuvent également être secondaires à des événements tels qu’un traumatisme, une maladie sous-jacente (neurologique, métabolique), une chirurgie/radiothérapie de la face.
 141 – Sensation de brûlure oculaire : différentes causes peuvent être à l’origine des yeux qui brûlent. Certaines pathologies des paupières peuvent engendrer ce type de symptôme.
141 – Sensation de brûlure oculaire : différentes causes peuvent être à l’origine des yeux qui brûlent. Certaines pathologies des paupières peuvent engendrer ce type de symptôme.
 152 – œil rouge et/ou douloureux : toute irritation de la surface oculaire est susceptible de produire une sensation de brûlure oculaire, et une rougeur localisée au niveau de l’irritation. Ainsi, toute pathologie palpébrale irritante pour la surface oculaire peut être évoquée devant ces deux situations cliniques : entropion, trichiasis; ectropion, lagophtalmie; orgelet, chalazion; tumeur de paupière.
152 – œil rouge et/ou douloureux : toute irritation de la surface oculaire est susceptible de produire une sensation de brûlure oculaire, et une rougeur localisée au niveau de l’irritation. Ainsi, toute pathologie palpébrale irritante pour la surface oculaire peut être évoquée devant ces deux situations cliniques : entropion, trichiasis; ectropion, lagophtalmie; orgelet, chalazion; tumeur de paupière.
 155 – infections cutanées : l’atteinte palpébrale existe dans les infections virales, bactériennes ou mycotiques.
155 – infections cutanées : l’atteinte palpébrale existe dans les infections virales, bactériennes ou mycotiques.
 168 – Infections à herpès virus du sujet immunocompétent : dans le zona, l’atteinte palpébrale s’intègre dans l’atteinte du VI; dans l’herpès, l’atteinte palpébrale peut être isolée.
168 – Infections à herpès virus du sujet immunocompétent : dans le zona, l’atteinte palpébrale s’intègre dans l’atteinte du VI; dans l’herpès, l’atteinte palpébrale peut être isolée.
 174 – Traumatisme facial : dans un traumatisme facial, une plaie de paupière peut se compliquer de lésion des canalicules lacrymaux lorsque la plaie concerne l’angle interne des paupières, très fréquente notamment dans les morsures de chien au visage des enfants. Ne pas oublier qu’une plaie de paupière peut cacher une plaie associée du globe oculaire, ou du releveur de la paupière supérieure (entraînant alors un ptosis traumatique).
174 – Traumatisme facial : dans un traumatisme facial, une plaie de paupière peut se compliquer de lésion des canalicules lacrymaux lorsque la plaie concerne l’angle interne des paupières, très fréquente notamment dans les morsures de chien au visage des enfants. Ne pas oublier qu’une plaie de paupière peut cacher une plaie associée du globe oculaire, ou du releveur de la paupière supérieure (entraînant alors un ptosis traumatique).
 180 – Interprétation d’un examen anatomopathologique : l’interprétation permet de confronter les résultats de l’examen complémentaire aux hypothèses diagnostiques et d’identifier dans un compte-rendu les paramètres de qualité de l’examen et les réserves potentielles.
180 – Interprétation d’un examen anatomopathologique : l’interprétation permet de confronter les résultats de l’examen complémentaire aux hypothèses diagnostiques et d’identifier dans un compte-rendu les paramètres de qualité de l’examen et les réserves potentielles.
 187 – Hypersensibilités et allergies cutanéomuqueuses chez l’enfant et l’adulte. Urticaire, dermatites atopique et de contact : l’atteinte palpébrale peut parfois être isolée.
187 – Hypersensibilités et allergies cutanéomuqueuses chez l’enfant et l’adulte. Urticaire, dermatites atopique et de contact : l’atteinte palpébrale peut parfois être isolée.
 225 – Découverte d’une anomalie cervicofaciale à l’examen d’imagerie médicale : une tumeur palpébrale maligne (par exemple carcinome épidermoïde) est susceptible de 322s’étendre en profondeur vers l’orbite. Les tumeurs malignes de la glande lacrymale (originaires de l’angle supéro-externe de l’orbite) sont souvent de mauvais pronostic et nécessitent toujours un avis spécialisé par un chirurgien orbitaire.
225 – Découverte d’une anomalie cervicofaciale à l’examen d’imagerie médicale : une tumeur palpébrale maligne (par exemple carcinome épidermoïde) est susceptible de 322s’étendre en profondeur vers l’orbite. Les tumeurs malignes de la glande lacrymale (originaires de l’angle supéro-externe de l’orbite) sont souvent de mauvais pronostic et nécessitent toujours un avis spécialisé par un chirurgien orbitaire.
 302 – Tumeurs cutanées : les tumeurs cutanées palpébrales regroupent des tumeurs bénignes et des tumeurs malignes; toute la difficulté est de faire la différence.
302 – Tumeurs cutanées : les tumeurs cutanées palpébrales regroupent des tumeurs bénignes et des tumeurs malignes; toute la difficulté est de faire la différence.
 335 – Orientation diagnostique et conduite à tenir devant un traumatisme crâniofacial et oculaire : les plaies palpébrales et des voies lacrymales nécessitent une prise en charge chirurgicale spécialisée.
335 – Orientation diagnostique et conduite à tenir devant un traumatisme crâniofacial et oculaire : les plaies palpébrales et des voies lacrymales nécessitent une prise en charge chirurgicale spécialisée.
 349 – Infection aiguë des parties molles (abcès, panaris, phlegmon des gaines) : les abcès palpébraux et les dacryocysytites ne sont pas rares.
349 – Infection aiguë des parties molles (abcès, panaris, phlegmon des gaines) : les abcès palpébraux et les dacryocysytites ne sont pas rares.
 356 – Information et suivi d’un patient en chirurgie ambulatoire : la plupart des chirurgies des troubles statiques et dynamiques des paupières (chalazion, entropion, ectropion, ptosis) et des tumeurs palpébrales simples sont réalisables en chirurgie ambulatoire.
356 – Information et suivi d’un patient en chirurgie ambulatoire : la plupart des chirurgies des troubles statiques et dynamiques des paupières (chalazion, entropion, ectropion, ptosis) et des tumeurs palpébrales simples sont réalisables en chirurgie ambulatoire.
Hiérarchisation des connaissances
| Rang | Rubrique | Intitulé et descriptif |
|
|
Identifier une urgence | Savoir évoquer une paralysie du III et rechercher un anévrisme intracrânien sur un ptosis douloureux |
|
|
Prévalence, épidémiologie | Savoir suspecter une imperforation des voies lacrymales du nourrisson |
|
|
Diagnostic positif | Reconnaître un ectropion et connaître ses complications |
|
|
Diagnostic positif | Reconnaître un entropion et connaître ses complications |
|
|
Diagnostic positif | Reconnaître un ptosis |
|
|
Diagnostic positif | Reconnaître un chalazion |
|
|
Diagnostic positif | Reconnaître un orgelet |
|
|
Diagnostic positif | Savoir suspecter une tumeur maligne palpébrale |
|
|
Étiologies | Connaître les principales étiologies d’un ptosis |
|
|
Prise en charge | Traitement de l’orgelet |
|
|
Prise en charge | Traitement du chalazion |
|
|
Contenu multimédia | Chalazion |
|
|
Contenu multimédia | Orgelet |
I 324Rappels anatomiques
![]() Les paupières, supérieure et inférieure, ont pour rôle essentiel de protéger le globe oculaire. Elles sont composées (fig. 18.2) :
Les paupières, supérieure et inférieure, ont pour rôle essentiel de protéger le globe oculaire. Elles sont composées (fig. 18.2) :

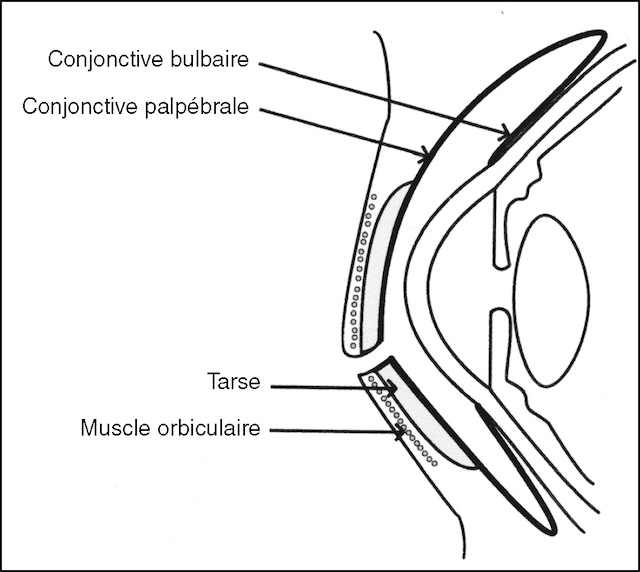
Schéma anatomique en coupe verticale montrant une paupière au repos, en regard du globe oculaire. Le muscle orbiculaire, situé en surface, s’étale en fine couche dans l’épaisseur palpébrale. Juste en arrière, le tarse se dessine comme une structure rigide rectangulaire, abritant les glandes de Meibomius, responsables de la sécrétion lipidique du film lacrymal. La conjonctive palpébrale tapisse la face interne de la paupière, puis se réfléchit dans le cul-de-sac conjonctival pour devenir conjonctive bulbaire, plaquée contre la surface de l’œil. Ce schéma met en évidence l’organisation en strates des tissus palpébraux, essentielle à la protection du globe et à la stabilité du film lacrymal.
- • d’un plan antérieur cutanéomusculaire;
- • d’un plan postérieur tarsoconjonctival :
- – le tarse est un élément fibreux contenant les glandes de Meibomius dont les sécrétions lipidiques participent au film lacrymal, qui assure la rigidité des paupières,
- – la conjonctive y est intimement liée (conjonctive palpébrale); elle se réfléchit au niveau des culs-de-sac conjonctivaux pour tapisser ensuite le globe oculaire (conjonctive bulbaire).
Le bord libre des paupières est une zone de transition entre la peau et la conjonctive. Sur sa partie antérieure sont implantés les cils orientés vers l’avant; sur sa partie postérieure se situent les orifices des glandes de Meibomius.
La glande lacrymale principale est située dans l’angle supéro-externe de l’orbite. Elle est responsable du larmoiement émotionnel et irritatif. Le clignement palpébral supérieur assure l’étalement du film lacrymal sur toute la cornée et évite son assèchement (fig. 18.3).

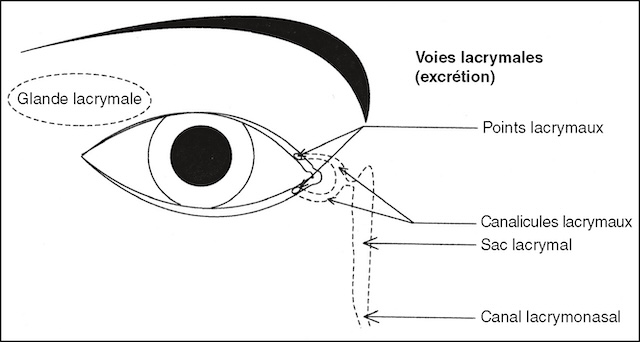
Schéma anatomique simplifié représentant les structures responsables de la production et de l’évacuation des larmes. En haut, la glande lacrymale principale, localisée dans l’angle supéro-externe de l’orbite, est entourée en pointillés. Cette glande est à l’origine du larmoiement émotionnel et réflexe. Sur le bord interne de l’œil, deux petits orifices sont visibles : ce sont les points lacrymaux, supérieur et inférieur, chargés de capter les larmes. Ils débouchent chacun sur un canalicule lacrymal, qui converge ensuite vers une petite poche appelée sac lacrymal. De là, les larmes sont drainées vers le nez via le canal lacrymonasal.
Les larmes s’éliminent ensuite soit par évaporation, soit par drainage vers le nez par les voies lacrymales excrétrices : les deux points lacrymaux, inférieur et supérieur, sont visibles sur les bords libres dans l’angle interne des paupières. Les points lacrymaux se poursuivent par les canalicules qui se regroupent dans le sac lacrymal. Le sac lacrymal se vide dans le nez via le canal lacrymonasal.
La fermeture palpébrale est assurée par le muscle orbiculaire des paupières innervé par le VII (nerf facial).
L’ouverture des paupières est liée au muscle releveur de la paupière supérieure, innervé par le III (oculomoteur), et accessoirement par un muscle lisse (le muscle de Müller), innervé par le système sympathique, qui permet de donner à l’ouverture des paupières une tonalité émotionnelle.
II 325Objectifs
A Reconnaître un ectropion et connaître ses complications
![]() L’ectropion, ou bascule de la paupière vers l’extérieur, peut être lié à un relâchement des tissus cutanés (ectropion sénile, fig. 18.4), une rétraction des tissus cutanés suite à une plaie de paupière par exemple (ectropion cicatriciel) ou un relâchement musculaire (ectropion paralytique associé à une paralysie faciale).
L’ectropion, ou bascule de la paupière vers l’extérieur, peut être lié à un relâchement des tissus cutanés (ectropion sénile, fig. 18.4), une rétraction des tissus cutanés suite à une plaie de paupière par exemple (ectropion cicatriciel) ou un relâchement musculaire (ectropion paralytique associé à une paralysie faciale).

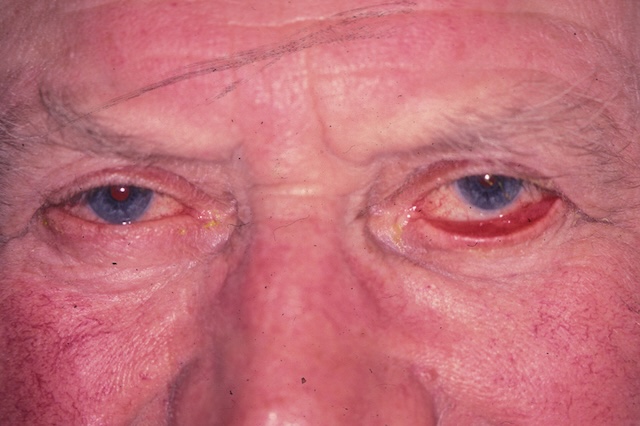
Image d’un patient âgé présentant un ectropion sénile touchant les deux yeux. La paupière inférieure droite est nettement éversée, laissant apparaître la conjonctive bulbaire et rompant le contact normal avec le globe oculaire. À gauche, la paupière est également relâchée mais de manière un peu moins marquée. La peau des paupières est fine, légèrement plissée, traduisant un relâchement tissulaire typique du vieillissement. Cette bascule des paupières vers l’extérieur perturbe l’évacuation des larmes, qui ne sont plus dirigées vers les points lacrymaux, entraînant un larmoiement chronique.
Il peut entraîner une exposition cornéenne, un larmoiement par bascule du point lacrymal inférieur qui ne recueille alors plus les larmes, et dans les cas extrêmes une insuffisance d’occlusion palpébrale (lagophtalmie).
B Reconnaître un entropion et connaître ses complications
L’entropion, ou bascule de la paupière vers la conjonctive, peut se compliquer de trichiasis (frottement des cils sur la cornée) voire d’une kératite. Il peut être lié à un relâchement des tissus cutanés (entropion sénile, fig. 18.5) ou une rétraction des tissus conjonctivaux (entropion cicatriciel), liée par exemple à un trachome ou une pathologie bulleuse (syndrome de Stevens-Johnson, ou pemphigoïde oculaire).

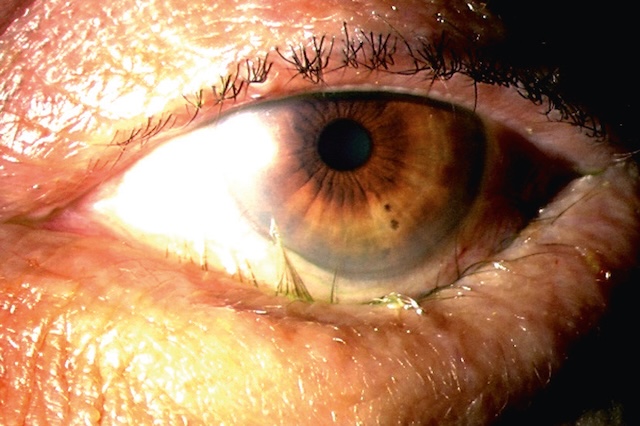
Image clinique rapprochée montrant l’œil gauche d’un patient âgé atteint d’un entropion sénile. On observe une bascule de la paupière inférieure vers l’intérieur, faisant frotter les cils contre la surface de l’œil, phénomène appelé trichiasis. Cette anomalie provoque une irritation visible de la conjonctive et un contact direct des cils avec la cornée, pouvant entraîner une kératite en l’absence de traitement.
C 326Reconnaître un ptosis et ses principales étiologies
La paupière supérieure recouvre la cornée de 1 à 2 mm. Le ptosis est défini par une position trop basse du bord libre de la paupière supérieure. Il est à différencier du dermatochalasis, un excès de peau de la paupière qui peut occlure l’axe visuel, alors que la position du bord libre de la paupière supérieure est normale (fig. 18.6 et fig. 18.7).

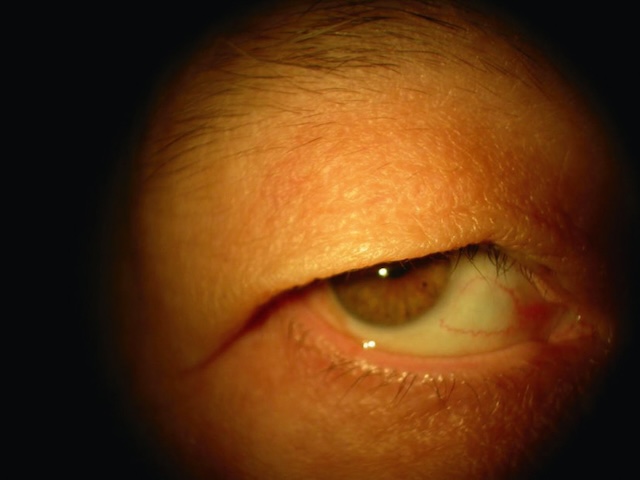
Image clinique en gros plan d’un œil vu de face, illustrant un cas typique de dermatochalasis. On observe un excès de peau au niveau de la paupière supérieure, tombant en rideau sur l’œil sans modifier la position du bord libre de la paupière. Contrairement à un ptosis, la ligne d’implantation de la paupière reste normale. Cette présentation est fréquente chez les personnes âgées et peut gêner le champ visuel supérieur.

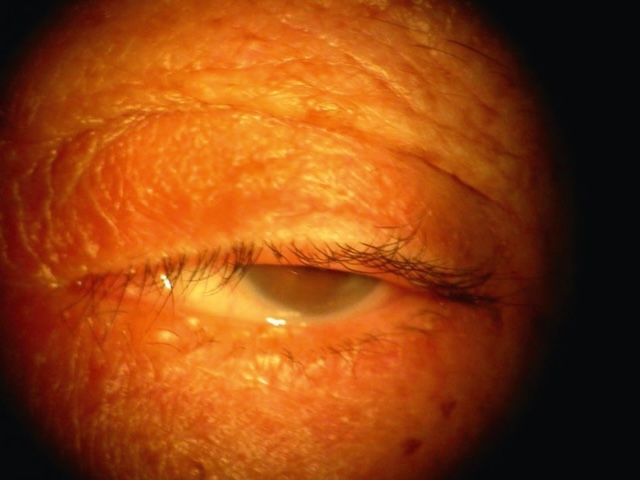
Image médicale en gros plan de l’œil d’un patient âgé présentant un ptosis sénile. La paupière supérieure est visiblement affaissée, recouvrant partiellement l’axe visuel sans atteinte du bord libre de la paupière. L’ouverture palpébrale est rétrécie, mais l’œil reste centré dans l’orbite. Cette présentation clinique est typique d’un relâchement progressif de l’aponévrose du muscle releveur, souvent lié au vieillissement.
- • neurogène : paralysie du III ou syndrome de Claude Bernard-Horner (association ptosis-myosis faisant évoquer une lésion du sympathique cervical);
- • myogène : myasthénie, ptosis congénital (fig. 18.8);

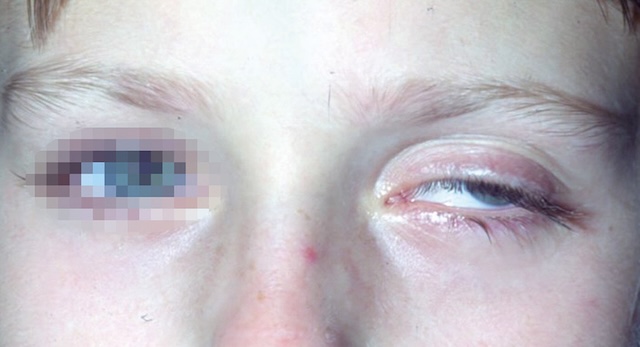
Fig. 18.8 Ptosis congénital. Photo clinique rapprochée d’un jeune patient présentant un ptosis congénital à droite. L’image montre clairement une chute marquée de la paupière supérieure droite, masquant partiellement l’axe visuel et donnant à l’œil un aspect « fermé ». L’œil gauche, bien visible malgré le floutage partiel pour anonymisation, est ouvert normalement, ce qui accentue l’asymétrie faciale. Ce type de ptosis est typique d’un défaut congénital du muscle releveur de la paupière, observable dès la naissance.
- • sénile : par relâchement de l’aponévrose du releveur;
- • traumatique : par rupture de l’aponévrose du releveur.
La survenue d’un ptosis de façon aiguë doit faire rechercher une pathologie vasculaire engageant le pronostic vital :
- • paralysie du III (suspicion de rupture d’anévrisme);
- • syndrome de Claude Bernard-Horner par lésion du sympathique cervical (suspicion de dissection carotidienne) (fig. 18.9).

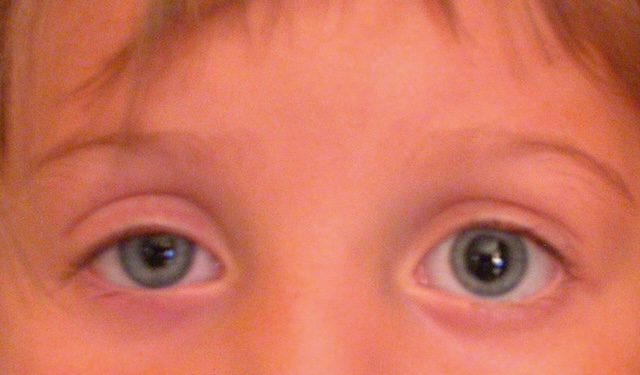
Fig. 18.9 Syndrome de Claude-Bernard-Horner droit.
Myosis, ptosis et énophtalmie par lésion du sympathique cervical droit (traumatisme obstétrical par forceps).Image clinique centrée sur le visage d’un jeune enfant présentant un syndrome de Claude Bernard-Horner à droite. Le regard est droit, ce qui permet de comparer les deux yeux. On remarque un discret abaissement de la paupière supérieure droite (ptosis léger) et une pupille droite plus petite que la gauche (myosis), créant une asymétrie subtile mais nette. Ces signes font évoquer une atteinte du système nerveux sympathique, typiquement observée dans ce syndrome.
D 327Reconnaître un chalazion et le traiter
C’est un granulome inflammatoire développé sur une glande de Meibomius engorgée au sein du tarse, par occlusion de l’orifice de la glande au niveau de la partie postérieure du bord libre. Le chalazion peut être isolé, multiple et s’intégrer dans la rosacée.
La plupart du temps, il n’y a pas d’infection et les sécrétions contenues dans le chalazion sont purement sébacées. Le chalazion peut se présenter cliniquement comme une tuméfaction douloureuse de la paupière, sans communication avec le bord libre. Selon les cas, 328la tuméfaction est davantage visible sur le versant conjonctival (fig. 18.10A) ou sur le versant cutané (fig. 18.10B) de la paupière. Il peut évoluer sur une durée plus longue que l’orgelet, jusqu’à plusieurs semaines.

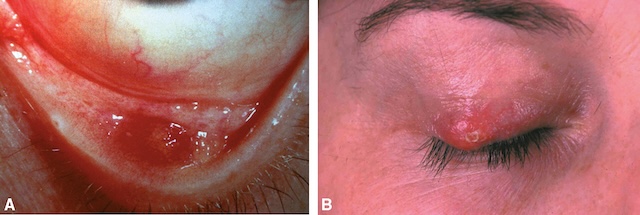
Images cliniques montrant deux localisations d’un chalazion palpébral. Partie A : extension interne visible sur la face conjonctivale de la paupière inférieure, avec une tuméfaction rougeâtre et bien délimitée à travers la conjonctive, évoquant une inflammation localisée autour d’une glande de Meibomius engorgée. Partie B : extension externe sur la face cutanée de la paupière supérieure, où l’on observe une masse arrondie, rouge et légèrement en relief, centrée sur la paupière, avec un érythème cutané localisé. Ces deux formes illustrent une inflammation granulomateuse chronique, le plus souvent indolore, mais pouvant devenir douloureuse en cas de surinfection.
![]() Le traitement de première intention est l’application d’une pommade corticoïde locale (Sterdex®1, Maxidrol®) associée à des soins de paupières : après humidification à l’eau chaude, on explique au patient comment effectuer des massages des paupières avec le doigt, depuis le rebord orbitaire vers le bord libre, afin de promouvoir l’expulsion du contenu du chalazion par les orifices des glandes de Meibomius situés sur le bord libre.
Le traitement de première intention est l’application d’une pommade corticoïde locale (Sterdex®1, Maxidrol®) associée à des soins de paupières : après humidification à l’eau chaude, on explique au patient comment effectuer des massages des paupières avec le doigt, depuis le rebord orbitaire vers le bord libre, afin de promouvoir l’expulsion du contenu du chalazion par les orifices des glandes de Meibomius situés sur le bord libre.
Si ce traitement n’est pas efficace et si le chalazion évolue vers l’enkystement, il est parfois nécessaire de pratiquer une incision et un curage de la glande de Meibomius sous anesthésie locale. Celle-ci se pratique le plus souvent par voie conjonctivale, à l’aide d’une pince à chalazion (fig. 18.11A,B). La glande est laissée sans suture et un collyre antiseptique est prescrit pendant 8 jours. La complication la plus fréquente est un saignement peu abondant qui cède habituellement en quelques minutes par compression simple.

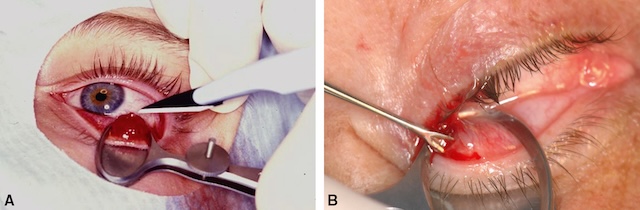
Incision sous anesthésie locale (A) et curage de la glande de Meibomius (B).
Images médicales illustrant le traitement chirurgical d’un chalazion au moyen d’une pince à chalazion. Partie A : vue opératoire d’une paupière inférieure éversée avec exposition conjonctivale ; une incision est pratiquée à l’aide d’un instrument pointu pour accéder à la glande de Meibomius. Partie B : vision rapprochée d’un curage conjonctival sur une paupière supérieure où l’on observe une pince à chalazion maintenant la paupière tandis qu’un autre instrument retire le contenu du chalazion.
E 329Reconnaître un orgelet et le traiter
![]() C’est un furoncle du bord libre de la paupière centré sur un follicule pilosébacé du cil.
C’est un furoncle du bord libre de la paupière centré sur un follicule pilosébacé du cil.
Il correspond à une infection bactérienne, le plus souvent à Staphylococcus aureus, du follicule pilosébacé. Il se développe en quelques jours et peut entraîner une douleur vive. Il se présente cliniquement sous la forme d’une tuméfaction rouge centrée par un point blanc au niveau du bord libre (fig. 18.12). Il n’y a pas toujours de sécrétions au début.

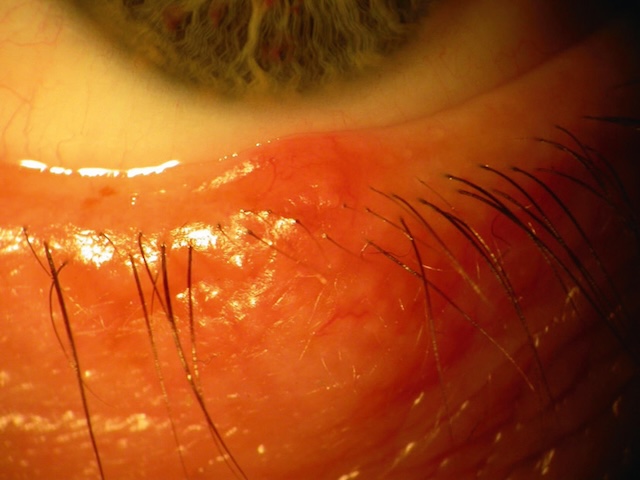
Image clinique rapprochée d’un orgelet localisé sur le bord libre inférieur de la paupière. On observe une tuméfaction rouge et arrondie centrée par un point blanc, évoquant une infection bactérienne aiguë d’un follicule pilosébacé d’un cil. La lésion est située en regard des cils inférieurs et s’étend légèrement vers la conjonctive bulbaire. Cette présentation est typique d’un orgelet, qui se développe rapidement et peut provoquer une douleur vive. Il est généralement causé par Staphylococcus aureus. Cette image illustre le stade inflammatoire du furoncle palpébral, sans écoulement évident à ce stade.
Le traitement consiste en un collyre ou une pommade antibiotique active sur Staphylococcus aureus pendant 8 jours. Dans les cas résistant au traitement ou dans les formes enkystées, l’incision au niveau du bord libre peut être nécessaire. Elle se pratique sous anesthésie locale en consultation externe.
F Savoir suspecter une tumeur maligne palpébrale
![]() Les tumeurs bénignes les plus fréquentes sont le papillome, l’hydrocystome (kyste lacrymal) et les xanthélesmas (dépôts de cholestérol) (fig. 18.13).
Les tumeurs bénignes les plus fréquentes sont le papillome, l’hydrocystome (kyste lacrymal) et les xanthélesmas (dépôts de cholestérol) (fig. 18.13).


Photographie couleur centrée sur le visage d’un patient présentant deux dépôts jaunâtres symétriques, situés au niveau des paupières supérieures, en regard des canthi internes. Ces lésions, bien limitées, légèrement surélevées et non inflammatoires, correspondent à des xanthélasmas, typiques d’un dépôt lipidique sous-cutané. Leur apparence régulière et bilatérale évoque une origine métabolique, fréquemment observée chez les patients présentant une dyslipidémie ou un profil cardiovasculaire à risque. Cette image illustre une présentation classique de cette pathologie cutanée bénigne, souvent rencontrée en consultation ophtalmologique.
Leur traitement chirurgical doit être le plus conservateur possible, ménageant en particulier le tarse et la bordure ciliaire.
Les tumeurs malignes les plus fréquentes des paupières sont des tumeurs épithéliales, en premier lieu le carcinome basocellulaire (fig. 18.14A–C), mais également le carcinome épider-moïde (fig. 18.15A,B), plus agressif avec un potentiel métastatique.

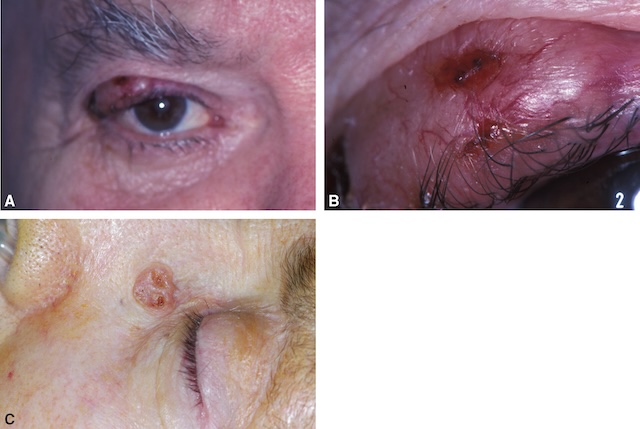
Images cliniques en trois parties illustrant des carcinomes basocellulaires affectant les paupières. Partie A : image d’un carcinome basocellulaire nodulaire localisé sur la paupière inférieure, caractérisé par un nodule perlé, arrondi, avec des télangiectasies visibles en surface. Partie B : présentation d’un carcinome basocellulaire infiltrant, mal limité, affectant le coin interne de l’œil avec envahissement cutané et perte de cils (madarose). Partie C : carcinome basocellulaire ulcéronécrotique de la paupière supérieure, montrant une ulcération centrale, des bords surélevés irréguliers et des signes d’infiltration locale.

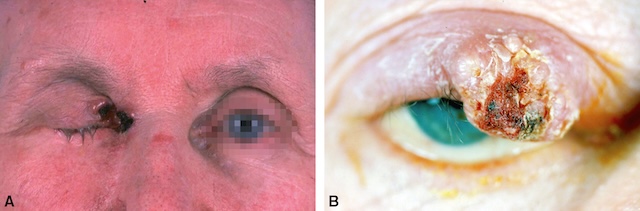
Photographies cliniques couleur montrant deux formes de carcinome épidermoïde palpébral. Sur l’image de gauche (Partie A), la paupière inférieure présente une lésion érythémateuse en plaque, mal définie, avec un aspect kératosique et une surface irrégulière, typique d’une forme initiale. Sur l’image de droite (Partie B), une lésion plus avancée montre une ulcération centrale creusante aux bords surélevés, associée à une infiltration marquée des tissus avoisinants. Ces images illustrent l’évolution potentielle de cette tumeur cutanée maligne à fort pouvoir invasif, soulignant son caractère plus agressif que le carcinome basocellulaire et son risque de dissémination métastatique.
330Les paupières peuvent également être le siège de tumeurs malignes non épithéliales : méla-nome malin et lymphome de MALT(mucosa-associated lymphoid tissue ; fig. 18.16).

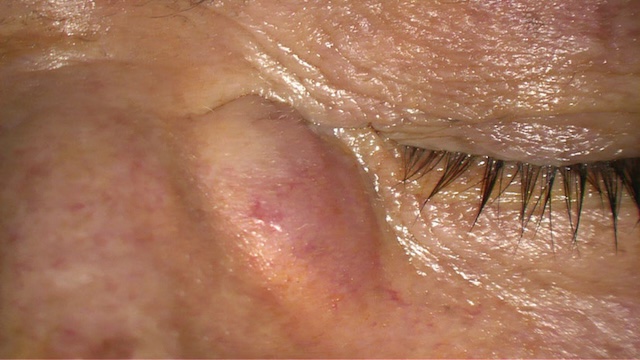
Photographie couleur centrée sur l’œil gauche d’un patient montrant une masse arrondie de la paupière inférieure. La lésion, légèrement saillante et de teinte rosée, présente un relief homogène sans ulcération ni rougeur cutanée en surface. L’implantation ciliaire est intacte, et aucun signe inflammatoire local n’est visible. Cet aspect évoque une infiltration lymphoïde sous-cutanée, compatible avec un lymphome de type MALT, dans sa forme clinique indolente et non ulcérative. Cette image illustre une présentation discrète mais typique de cette pathologie palpébrale.
Les signes de malignité d’une tumeur palpébrale sont les suivants :
La prise en charge de la plupart des tumeurs malignes des paupières exige l’avis d’une réunion de concertation pluridisciplinaire, et peut aller de l’exérèse avec simple surveillance (carcinome basocellulaire nodulaire enlevé en totalité) à l’association radio-chimiothérapie.
G 331Reconnaître une allergie de contact
![]() Une rougeur avec un œdème et un prurit des paupières peuvent être dus à un eczéma de contact (allergie) ou à un eczéma (ou dermatite) atopique.
Une rougeur avec un œdème et un prurit des paupières peuvent être dus à un eczéma de contact (allergie) ou à un eczéma (ou dermatite) atopique.
Chez les personnes présentant un terrain atopique, il n’est donc pas rare d’observer simultanément des signes de conjonctivite allergique et d’eczéma des paupières.
H Identifier une plaie des voies lacrymales
La plaie des voies lacrymales est un signe de gravité. Il faut toujours rechercher une plaie du globe associé.
Une plaie de dedans du canalicule fait suspecter une section de la voie lacrymale et nécessite un avis spécialisé. L’exploration et la suture d’une voie lacrymale s’effectuent sous microscope dans un délai de 3 jours au maximum.
I Savoir suspecter une imperforation des voies lacrymales du nourrisson
![]() Les voies lacrymales sont physiologiquement non perméables à la naissance, et se perforent dans les premiers jours de vie avec les premières larmes.
Les voies lacrymales sont physiologiquement non perméables à la naissance, et se perforent dans les premiers jours de vie avec les premières larmes.
Il arrive fréquemment qu’un larmoiement persiste pendant plusieurs semaines, uni- ou bilatéral, par imperforation des voies lacrymales. Le larmoiement est spontanément résolutif dans les premières semaines de vie dans 80 % des cas.
Dans peu de cas, l’imperforation peut se compliquer d’une dacryocystite, infection du sac lacrymal, qui se présente sous la forme d’une tuméfaction dans l’angle interne avec signes inflammatoires ou écoulement purulent. Il faut alors prendre l’avis d’un ophtalmologiste.
Lorsque le larmoiement est isolé, la prise en charge est un lavage par sérum physiologique avec antiseptiques pendant les épisodes de larmoiement, en attendant une résolution spontanée.
Si le larmoiement persiste, on effectue un sondage de la voie lacrymale à partir de l’âge de 4-5 mois pour rompre l’imperforation.
Ce n’est qu’en cas d’échec du sondage qu’on peut être amené, dans de plus rares cas, à proposer la pose d’une sonde lacrymale pendant quelques semaines sous anesthésie générale.
J 332Identifier un abcès palpébral
![]() Lorsque l’abcès n’est pas collecté (phase inflammatoire), une surveillance et une éventuelle prescription d’antibiotique peuvent être discutées. Pour tout abcès collecté, ou en cas de doute, la prise en charge est avant tout chirurgicale, et une antibiothérapie est rarement nécessaire (extension, localisation à risque, etc.). Il convient d’inciser la tuméfaction, de réaliser des prélèvements bactériologiques, d’évider les cloisons, d’exciser les tissus infectés et nécrotiques, de laver la zone. Il n’y a pas de fermeture cutanée. S’il s’agit d’un abcès profond, un méchage ou un drainage est associé.
Lorsque l’abcès n’est pas collecté (phase inflammatoire), une surveillance et une éventuelle prescription d’antibiotique peuvent être discutées. Pour tout abcès collecté, ou en cas de doute, la prise en charge est avant tout chirurgicale, et une antibiothérapie est rarement nécessaire (extension, localisation à risque, etc.). Il convient d’inciser la tuméfaction, de réaliser des prélèvements bactériologiques, d’évider les cloisons, d’exciser les tissus infectés et nécrotiques, de laver la zone. Il n’y a pas de fermeture cutanée. S’il s’agit d’un abcès profond, un méchage ou un drainage est associé.
K Identifier une dacryocystite
La dacryocystite est une infection du sac lacrymal qui conduit parfois à la formation d’abcès. Il s’agit typiquement d’une conséquence de l’obstruction du canal nasolacrymal. En cas de dacryocystite aiguë, le patient se présente avec une douleur, un érythème et un œdème situé autour du sac lacrymal.
![]() Le traitement initial est d’abord médical (traitement antibiotique par voie générale). Dans un second temps, il faudra prendre en charge la cause de cet épisode : l’obstruction du canal lacrymonasal. L’intervention privilégiée dans ce cas est la dacryo-cysto-rhinostomie (DCR), qui permet de créer une nouvelle voie d’accès aux fosses nasales.
Le traitement initial est d’abord médical (traitement antibiotique par voie générale). Dans un second temps, il faudra prendre en charge la cause de cet épisode : l’obstruction du canal lacrymonasal. L’intervention privilégiée dans ce cas est la dacryo-cysto-rhinostomie (DCR), qui permet de créer une nouvelle voie d’accès aux fosses nasales.
 Compléments en ligne
Compléments en ligne
Quelle(s) est (sont) la (les) réponse(s) exacte(s) à propos du chalazion ?
Parmi les signes suivants, lequel (lesquels) peut(vent) être associé(s) au dermatochalasis et non au ptosis ?
Indiquez la (les) réponse(s) exacte(s) :
- A Les voies lacrymales communiquent avec les fosses nasales
- B L’imperforation des voies lacrymales du nourrisson guérit spontanément dans 80 % des cas
- C L’imperforation des voies lacrymales du nourrisson se manifeste par une tuméfaction rouge dans l’angle interne
- D Si le larmoiement persiste au-delà de 4 mois, le traitement de première intention est la pose d’une sonde lacrymale sous anesthésie générale
- E Devant un larmoiement isolé du nourrisson avant 4 mois, on peut se contenter de lavages avec antiseptiques locaux prescrits par le médecin généraliste
Parmi les signes ci-dessous, lequel (lesquels) évoque(nt) une tumeur maligne des paupières ?
 Réponses
Réponses
Commentaires : C’est l’orgelet qui est une infection à Staphylococcus aureus. Le chalazion est une tuméfaction des glandes de Meibomius, que l’on ne trouve que dans le tarse des paupières. C’est un nodule inflammatoire, accessible à un traitement par corticoïdes locaux et soins de paupières et nécessitant parfois un curage chirurgical.
Commentaires : Le myosis est associé au ptosis (syndrome de Claude Bernard-Horner). Attention : l’énophtalmie n’existe pas dans le syndrome de Claude Bernard-Horner (il s’agit en fait d’une pseudo-énophtalmie par chute de la paupière supérieure associée à une « remontée » de la paupière inférieure. La mydriase associée au ptosis est liée à une paralysie du III (intrinsèque). La position du bord libre plus basse que sa position physiologique, à 1-2 mm du limbe, est la définition du ptosis.
Commentaires : L’ouverture des voies lacrymales dans les fosses nasales se perméabilise après la naissance. La présence d’une tuméfaction rouge dans l’angle interne est liée à une dacryocystite (infection), mais pas à l’imperforation des voies lacrymales. L’imperforation non compliquée se manifeste par un larmoiement isolé. Le traitement de première intention avant 4 mois est lavages + antiseptiques. En cas d’échec à 4 mois, le traitement de première intention est le sondage.
Commentaires : La madarose est la perte de cils associée à la tumeur. L’ulcération peut être associée à une lésion virale ou inflammatoire, mais aussi associée à une tumeur maligne. C’est l’hétérochromie, ou le changement récent de couleur, qui doit faire suspecter une tumeur mélanique. L’infiltration des tissus profond et la croissance rapide sont classiquement associées à une lésion maligne. Le trouble statique des paupières est lié au volume de la tumeur, non à son caractère malin ou bénin.
1Le Sterdex® est une pommade corticoïde et antibiotique. Dans le chalazion, c’est l’effet anti-inflammatoire du corticoïde qui est visé, l’antibiotique n’ayant pas d’action.
